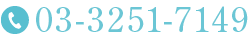大腸は、右下腹にある小腸との結合部分から始まって、お腹の外周を「の」の字を描くように大きくとりまいています。その小腸との結合部分から大腸に入ってすぐ下の部分が盲腸になります。
大腸は、右下腹にある小腸との結合部分から始まって、お腹の外周を「の」の字を描くように大きくとりまいています。その小腸との結合部分から大腸に入ってすぐ下の部分が盲腸になります。盲腸がんという病名はあまりなじみがない病名かもしれません。たしかに大腸がんの中では、盲腸にできるがんは罹患数が少ないため、聞いたことがないという方が多いのだと思います。しかし、盲腸がんは大腸がんの中でも発見が難しいがんの一つです。
盲腸がんの症状
右下腹にずっと痛みが続いている、どうもお腹の調子がずっと悪いなど、お腹の不具合があると、なにか病気ではないかと心配になってきます。実際に盲腸にがんになると見られる症状を紹介します。
ほとんど症状が出ないことが多い
盲腸がんになっても、ほとんどの場合において症状は現れません。大腸は小腸に続き、順に盲腸、上行結腸、横行結腸、下行結腸、S状結腸、上部直腸、下部直腸、肛門となっています。直腸やS状結腸など、肛門に近い部位にがんが発生すると、便が通過できず便秘や出血、細い便や下痢など、便に関連する症状が現れることがあります。
盲腸周辺の便は水分がまだ多く含まれており、大腸を通過する際には通常症状が発現しにくいです。便は大腸内で移動しながら肛門に向かい、その過程で水分が吸収されて固形化していきます。盲腸は大腸の入り口に位置しており、便がまだ固くなっていないため通過障害が生じにくく、症状はほとんど現れません。
ただし、盲腸がんが進行すると、外部から触れても感じることができるほどのしこりができたり、がんからの出血によって貧血が生じ、血液検査で指摘されて盲腸がんが発覚する場合もあります。
稀に虫垂炎を合併して発見されることもある
盲腸がんが虫垂になんらかの影響をあたえて、虫垂炎を合併することがあり、虫垂炎の検査で盲腸がんが見つかったという例もあります。しかし、65歳以上の高齢者の急性虫垂炎発症者218例について調べた結果、盲腸がんを合併していたのはわずか1.8%程度だったデータもあり、稀なケースです。
虫垂炎は、初期にはみぞおちあたりの痛みや吐き気などがあり、だんだん痛みがお腹を下方に降りていき、最終的に右下腹が痛み、その部分を押すと圧痛もあるといった自覚症状がア特徴です。症状を自覚した場合は、お早めに医療機関を受診しましょう。進行して腹膜炎をおこすなどの状態になっていなければ、近年は抗菌薬の投与などで切らずに治療することが多くなっていますので、安心してご相談ください。
盲腸がんとはどんな病気?
盲腸は肛門側から見て、大腸の一番奥の部分の名称です。虫垂炎を盲腸ということもありますが、実は病気の名前ではありません。
盲腸がんは大腸がんの一種
盲腸は、肛門から見て一番奥ですが、小腸側からみれば一番入り口にあたる大腸の一部です。
その盲腸にできるがんは、構造上大腸がんの一種として分類されています。
大腸がんは大腸にできるがんの総称で、たとえば直腸にできた大腸がんを「直腸がん」と呼ぶことがあるように、盲腸にできた大腸がんを「盲腸がん」と呼んでいます。
大腸がんはもっとも罹患数が多いがん
国立がんセンターによる年次統計で公表されているデータによると、2019年のがん罹患数に関するデータによれば、男女を合わせた総数では、1位が大腸がん、2位が肺がん、3位が胃がんとなっています。大腸がんを結腸がんと直腸がんに分けた場合、結腸が3位、直腸が6位となります。
発症の年齢は男女とも40歳をすぎたあたりからわずかに増加がはじまり、男性では40歳台後半から50歳をすぎたあたりで急激に上昇していきます。また女性では男性より増加のカーブはゆるやかですが、同様に加齢に伴って増加していく傾向があります。
盲腸がんについては結腸のがんに含まれると考えられており、大腸がんの中では発症の少ない部位ではありますが、全体として考えれば希少がんというほどではないと考えられています。
なお、大腸がん全体の5年相対生存率は71.4%で、比較的治療しやすいがんの一種です。
大腸がんの種類
 大腸に発生するがん大きく大腸がんと呼ばれますが、できる場所によって、さらに結腸がん、直腸がんと分類され、結腸がんには、盲腸、上行結腸、横行結腸、下行結腸、S状結腸が含まれています。
大腸に発生するがん大きく大腸がんと呼ばれますが、できる場所によって、さらに結腸がん、直腸がんと分類され、結腸がんには、盲腸、上行結腸、横行結腸、下行結腸、S状結腸が含まれています。
大腸は長い臓器で、どの部分にできるかによって、発見しやすさや自覚症状の現れ方などが異なってくるため、その発生部位によって呼び方も異なる場合があります。
大腸がんは、S状結腸や直腸で発症しやすく、この2箇所で発症するケースが全体の35%程度といわれています。結腸がんは、まとめれば多いのですが、それぞれの部位ごとに考えると少なめで、特に盲腸にできるがんは5%程度で、大腸がん全体のなかでは少ないほうです。
大腸がんのスクリーニング検査として便潜血検査などもありますが、便のやわらかい部分でできたがんは出血しにくく、見逃しやすいという欠点もあります。その点、大腸カメラ検査であれば、大腸全体にわたって早期のがんを確実に見つけることができます。大腸がんは50歳前後をピークに罹患が増えていきますが、その前がん病変である大腸ポリープは40歳前後から発症が増えると考えられていますので、40歳をすぎたら定期的に大腸カメラ検査を受けて、ご自身の腸の状態を把握しておくことをお勧めします。
盲腸がんが疑われるときの検査方法
盲腸がんではないかという症状がある場合、行う検査は、一般的な大腸がんの検査と同様に、血液検査と、様々な画像検査のなかから、状態にあわせて適切な検査を行いますが、最終的には、大腸カメラ検査によって疑わしい部分の細胞を採取し、病理検査で確定診断を行うことになります。
腫瘍マーカー検査
がんができると、それぞれのがんの種類によって特異的なたんぱく質を分泌することがあります。血液検査などで、このたんぱく質の有無や血中量を測定することを腫瘍マーカー検査といいます。ただし、あくまでも可能性があるかどうかが分かる検査で、確定診断とはなりません。
注腸造影検査
肛門からバリウムと空気を注入して、X線によって大腸全体の造影を行います。がんのある位置や拡がり、大きさなどを正確に把握することができます。また、大腸がんによる腸管の狭窄などの確認を行うこともできます。
検査当日は、朝食を抜き腸管洗浄剤(下剤)を使用して腸内を空にして行います。
大腸カメラ検査
肛門からスコープとよばれる先端にカメラや照明、処置用の器具などがセットされた細くて小さな装置を挿入し、まずは盲腸のあたりまでスコープを挿入し、引き抜くようにしながら、大腸全体の粘膜の状態をリアルタイムに観察していきます。なんらかの病変が見つかったら、先端の処置器具で細胞のサンプルを採取し、病理検査を行うこができますので、確定診断のために行う検査となります。
検査の前日には食事制限があり、当日朝食を抜き、腸管洗浄剤を服用して、腸内を空にしてから行う必要があります。
CT検査
CT検査は、X線を利用して人体の断面を層状に輪切りにした画像で内臓の状態を確認することができる検査です。専用の台によこになりX線を放射する大きなリング状の装置の中をくぐりぬける検査で所要時間は10~15分程度です。通常は大腸の確定診断後に転移の有無やがん細胞の拡がりの状態を確認するために行うもので、確定診断はできません。
MRI検査
専用の装置に入り、強力な磁力線をあてることで、身体の断面を画像化します。トンネル状の専用装置内で検査を行うためかなり大きな音がしますが、X線を使わないため被曝の心配はありません。この検査もCT検査と同様、確定診断後に転移の有無やがん細胞の拡がりなどを確認するために行うもので、確定診断はできません。
PET検査
がん細胞が大量のブドウ糖を吸収する性質を利用して、検査前にフッ素の同位体を含んだFDGというブドウ糖を注射して、横になった状態で全身の撮影を行います。ブドウ糖が多く吸収されているがん細胞内にあるフッ素同位体を画帖に表示することで、一度の撮影で全身の転移状態を確認することができます。CTやMRIなどで転移の実態がつかみにくい場合に行うことがあります。
盲腸がんの治療方法
盲腸がんも大腸がんの一種ですので、治療方法は大腸がんと同様、その進行度合いによって、内視鏡手術、外科手術、化学療法などを行います。
内視鏡治療
がんが粘膜層内にとどまっているなど、リンパ節への転移の可能性が低い場合には、大腸内視鏡のスコープに、スネアと呼ばれるパーツを取り付けて、がんのできている粘膜の下に生理食塩水を注入し、がんを浮かせてスネアに電気を通して焼き切る方法で行われることが多くなっています。
外科手術
内視鏡での取り除きが難しい場合には手術が行われます。がんが確認された部位だけでなく、広がっている可能性のある領域も一緒に取り除くことがあります。これにより、がんの再発を予防することが期待されます。場合によっては人工肛門の設置が必要となることもあります。
薬物療法
がんを縮小させたり、再発を抑えるためには、抗がん剤や分子標的薬などを使用する治療があります。使用する薬には多くの種類があり、がんの状態や転移、治療の目的によって使い分ける必要があります。
薬物療法は、正常な細胞にも損傷を与える可能性があるため、吐き気や倦怠感、便秘や下痢などの副作用が発生することがあります。
盲腸がんに関するQ&A
盲腸がんという言葉自体をあまり聞いたことがない方も多いと思いますので、Q&A方式で解説します。
盲腸がんの自覚症状では腹痛が出ることはありますか?
大腸がんの場合、稀に腹痛を覚えることがある可能性はゼロではありませんが、一般的には腹痛を感じることは少ないと考えられています。
大腸がんでは便の通過障害によって腹痛が現れることが多いのですが、盲腸は小腸から入ってきた食物残滓がそのまま入ってくる部分で、液状のままですので、便の通過障害がおこりにくい場所であるためです。
盲腸がんの診断はどのようにおこなうのでしょう?
盲腸がんの疑いがある場合の第一選択は、確定診断をおこなうことができる大腸カメラ検査です。進行して転移の可能性がある場合は、腹部CT検査、腹部MRI検査、PET検査などをおこないます。
盲腸がんと虫垂がんは別のものですか?
虫垂炎のことを盲腸と言うときもありますが、盲腸は病気の名前ではなく、小腸との接合部からすぐ下にある大腸の一部の部位の名前です。盲腸にできたがんを盲腸がん、虫垂にできたがんを虫垂がんと言い、大腸がんに分類されますが別のがんです。
盲腸がんの検査なら当院まで
 盲腸がんも大腸がんの一種で、多くが腺腫(大腸ポリープ)から発症するものです。大腸がんリスクが増加してくるのが40歳前後になります。40歳をすぎたらまず1度大腸カメラ検査を受けましょう。その結果を踏まえて、医師が次の大腸カメラ検査のタイミングについて指示しますので、それに従って定期的に検査を続けるようにしましょう。
盲腸がんも大腸がんの一種で、多くが腺腫(大腸ポリープ)から発症するものです。大腸がんリスクが増加してくるのが40歳前後になります。40歳をすぎたらまず1度大腸カメラ検査を受けましょう。その結果を踏まえて、医師が次の大腸カメラ検査のタイミングについて指示しますので、それに従って定期的に検査を続けるようにしましょう。
当院では、内視鏡検査に関しては、専門医や指導医に認定された医師が検査を担当しています。そのため、少し難しい検査でも患者様に負担をかけることなく、スピーディに正確な検査を行うことができますので、安心してご来院ください。
予約はWebでは24時間受け付けており、LINEからの予約も可能です。