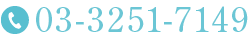大腸ポリープは前がん病変と言われています。
大腸ポリープが大きくなると、がんに進展する可能性もあります。そのため、大腸がんを予防するためには、定期的に大腸カメラを受けて、ポリープの段階で切除することが大切です。
本項では、大腸ポリープと大腸がんについてご説明いたします。
大腸ポリープとは
 ポリープとは粘膜上にできるイボ状に盛り上がったものの総称です。そのポリープが大腸にできたものが大腸ポリープで、発症原因から何種類かに分類されています。
ポリープとは粘膜上にできるイボ状に盛り上がったものの総称です。そのポリープが大腸にできたものが大腸ポリープで、発症原因から何種類かに分類されています。
最初は数mmとごく小さいものですが、中には成長して数cmまで大きくなるものがあります。
特に、腺腫性ポリープはがん化のリスクが懸念されます。大腸がんが進行しても症状が現れないことが多いので、便潜血検査や大腸カメラ検査などによる早期発見と治療が重要になってきます。
大腸ポリープの種類
大腸ポリープは、腫瘍性のものと非腫瘍性のものの2種類に大別されます。
腫瘍性ポリープ
腫瘍性ポリープには、主に腺腫性ポリープと悪性腫瘍(大腸がん)が見られます。腺腫性ポリープは大腸ポリープ全体の約80%を占め、成長が進むとがん化する危険性があります。ただし、腺腫性ポリープを経ずに正常な粘膜から発生する大腸がんも存在します。
非腫瘍性ポリープ
非腫瘍性ポリープには
- 加齢などが原因となって粘膜上にできるイボのような過形成ポリープ
- 若者に多く、腸の粘膜が発育しすぎることでできる過誤形成ポリープ
- 病気などで腸粘膜が炎症を起こしたあとにできる炎症性ポリープ
があります。
非腫瘍性のポリープは、がん化するリスクは少ないのですが、大きくなると、出血の可能性や腸閉塞を引き起こしてしまうこともあるため、切除を行うこともあります。
大腸ポリープや大腸がんができる原因
大腸ポリープ、大腸がんが発症する原因としては、生活習慣や遺伝などのほか、加齢によるものなども考えられます。
生活習慣
 大腸ポリープやがんの発症リスクを高める生活習慣は、大きくわけて、脂肪を摂り過ぎる、加工肉を食べ過ぎる、アルコールを飲み過ぎるといった食習慣と、喫煙習慣にあるといわれています。
大腸ポリープやがんの発症リスクを高める生活習慣は、大きくわけて、脂肪を摂り過ぎる、加工肉を食べ過ぎる、アルコールを飲み過ぎるといった食習慣と、喫煙習慣にあるといわれています。
加工肉に含まれる発色剤(亜硝酸ナトリウムなど)は、大腸がんのリスクを増加させる可能性があるとされています。同時に、脂肪分の過剰な摂取や食物繊維の不足も大腸ポリープの原因となり得るため、注意が必要です。
日本人の場合、1日に15g以上のアルコールを摂取することで大腸がんのリスクが上昇するとの報告もあります。また、喫煙は発がん性物質を含むため、大腸がんのリスクを増大させます。大腸がんのリスクを抑えるためには、これらの生活習慣を避けることが望ましいです。
遺伝
 大腸ポリープや大腸がんは、遺伝的要素との関連でも発症するリスクが高くなります。特に遺伝が原因となっているものに、結腸や直腸に、一度に100個以上のポリープができ、治療しなければがん化する可能性が高い家族性大腸腺腫症、遺伝的に大腸がんや子宮内膜がんが発症しやすく、その他の部位にも遺伝性の腫瘍が同時に発症するリスクが高いリンチ症候群などがあります。
大腸ポリープや大腸がんは、遺伝的要素との関連でも発症するリスクが高くなります。特に遺伝が原因となっているものに、結腸や直腸に、一度に100個以上のポリープができ、治療しなければがん化する可能性が高い家族性大腸腺腫症、遺伝的に大腸がんや子宮内膜がんが発症しやすく、その他の部位にも遺伝性の腫瘍が同時に発症するリスクが高いリンチ症候群などがあります。
大腸がん全体では5%程度が遺伝性のものとされています。
年齢
 40代になると大腸ポリープや大腸がんの発症リスクが高まる傾向にあります。
40代になると大腸ポリープや大腸がんの発症リスクが高まる傾向にあります。
各自治体では40歳以上の方に向けて便潜血検査が実施されています。しかし、初期の大腸がんの場合、出血がないこともあるため、便潜血検査だけでは見過ごされることもあり、注意が必要です。
そのため、40代の方には便潜血検査だけでなく、正確に粘膜を確認できる大腸カメラ検査も検討することをお勧めします。
大腸ポリープと大腸がんの関係
大腸ポリープが大きくなるほどがんの可能性が高い
大腸ポリープは、時間をかけてゆっくりと大きくなっていきます。一般的にその大きさに比例してがん化率は高くなっていきます。5mmを超えるとがん細胞が含まれるものもあり、1cm、2cmと大きくなるにつれ、その割合は大きく増えていきます。
以下にポリープの大きさとがん化率を表にまとめておきます。
| 大きさ | がん細胞が含まれる率 |
|---|---|
| 5mm未満 | 1%前後 |
| 5mm~10mm未満 | 数% |
| 10mm~20mm未満 | 10%前後 |
| 20mm以上 | 20~30%以上 |
特に2cmm以上になった場合、がん細胞が混じっている可能性は格段に高くなります。大腸ポリープが見つかったら、がん化する前に切除することが大切です。
大腸ポリープや大腸がんの検査方法
大腸ポリープや大腸がんの検査方法は、便潜血検査と大腸カメラ検査の2つです。
便潜血検査
血便のなかでも目に見えないほどの血液が混じっている場合を潜血便といい、これを顕微鏡的に調べる検便検査が便潜血検査です。通常大腸がんのスクリーニング検査として、特定健診などで実施されているものですが、大腸ポリープからの出血があれば陽性になります。しかし便潜血検査は、どこかで出血があったということはわかりますが、どこからの出血かなどは特定できません。また、何の病気による出血なのかも特定できませんので、確定診断には大腸カメラ検査が必要です。便潜血陽性の場合は、必ず精密検査を受けるようにしましょう。
大腸カメラ検査
 大腸カメラ検査は、先端にカメラがついたスコープを肛門から挿入して、大腸の粘膜をくまなくモニターに映し出して確認することができる検査です。ポリープの大きさや色、表面の構造などがより詳細に把握できるため、がん化のリスクのあるポリープを早期に検出し、取り除くことが可能です。がんが疑われる場合、組織を取り出し、それを顕微鏡で観察(生検)することもあります。
大腸カメラ検査は、先端にカメラがついたスコープを肛門から挿入して、大腸の粘膜をくまなくモニターに映し出して確認することができる検査です。ポリープの大きさや色、表面の構造などがより詳細に把握できるため、がん化のリスクのあるポリープを早期に検出し、取り除くことが可能です。がんが疑われる場合、組織を取り出し、それを顕微鏡で観察(生検)することもあります。
現在の大腸カメラ検査は、麻酔を使用するなどして、痛みを感じることなく受けられるように進化しています。当院では専門医による痛みのない大腸カメラ検査を行っておりますので、お気軽にご相談ください。
大腸ポリープの病理検査で悪性の場合
採取した疑わしい病変や切除したポリープは、病理検査(生検とよばれます)を行うことになります。病理検査について説明した上で、病理検査でがん細胞が見つかった場合の治療方法について説明します。
病理検査とは
病理検査は、病気が疑われる組織の一部や、切除した組織を観察して、どのような病気であったかなどを調べる検査です。大腸ポリープや大腸がんのおそれがある場合は、その組織を顕微鏡で細かく観察して、がん細胞が含まれていないかどうかをまず検査します。
大腸がんの生検では
- がんをすべて取り切ったか
- がんが大腸の層構造をなしている腸管のどの程度の深度まで達しているか
- リンパ節や静脈などに転移がないかどうか
- がんの種類とその性質
を確認して、今後の治療計画をたてていくことになります。
がんの進行に応じて治療法が検討される
大腸がんの診断後は、がんの進行度合いに応じて治療法が検討されます。大腸の壁は、内側から粘膜、粘膜下層、筋肉層、漿膜という構造となっており、粘膜は大腸の内側に位置し、漿膜は外側に存在します。
がんが大腸の粘膜内に限定されている場合、リンパ節への広がりが低いため、内視鏡による切除が治療の選択肢となります。一方で、がんが粘膜下層に達している場合、リンパ節への転移の可能性が考えられますので、開腹手術や腹腔鏡手術などが検討されることもあります。
大腸ポリープ・大腸がんの検査なら当院まで
大腸ポリープと大腸がんに関するポイントは、以下の通りです。
- 大腸ポリープには、がん化しやすいものと、がん化のリスクが低いものがある
- がん化のリスクが高いポリープは、腺腫性ポリープである
- ポリープが2cm以上になるとがん化するリスクが60%以上とされる研究結果もある
- 大腸がんを予防するためには、大腸ポリープが小さい段階での切除が重要
- 大腸カメラ検査を受けることで、がん化するリスクの高い大腸ポリープを早期に切除できる
大腸ポリープと大腸がんは大きく関係があり、ポリープも早期にみつけて予防的に切除しておくことが大切です。大腸カメラ検査が唯一、大腸ポリープの早期発見が可能な検査ですので、大腸ポリープの発生リスクが高まる40歳をこえたら、内視鏡検査のスペシャリストである医師が集まっている当院までご相談ください。